CHIRURGIE DIGESTIVE
La chirurgie digestive concerne toutes les opérations sur les organes abdominaux (d'où l'appellation de "chirurgie viscérale) et sur la paroi abdominale (hernies, éventrations).
Les interventions le plus courantes sont l'appendicectomie, l'ablation de la vésicule biliaire (cholécystéctomie), la cure des hernies et des éventrations, la proctologie (hémorroïdes, fistules, fissures anales), la chirurgie des cancers digestifs (colon, rectum, estomac).
A titre d'information, vous trouverez ci dessous un descriptif de chaque intervention. Information non exhaustive, impérativement complétée lors des consultations préopératoires.
Appendicectomie (ablation de l'appendice vermiforme)
L'appendice vermiforme est un réliquat de l'intestin situé à la base du caecum (debut du gros intestin). L'infection de l'appendice ou appendicite aiguë est une urgence chirurgicale assez fréquente. Elle se manifeste par des douleurs abdominales de la fosse iliaque droite, parfois associées à des vomissements ou à de la fièvre. Les signes biologiques sont l'élévation des globuls blancs et de la CRP (protéine de l'inflammation). Le diagnostic est confirmé par une échographie abdominale ou un scanner.
Le traitement consiste en l'ablation de l'appendice ou appendicectomie. Cette intervention se fait le plus souvent sous coelioscopie, par trois petites incisions abdominales, à l'aide d'une caméra. Plus rarement, il peut arriver que l'opérations soit faite par voie ouverte (laparotomie) devant l'apparition de difficultés, comme par exemple en cas de pérotonite généralisée avancée ou de complication grave (hémorragie).

La principale complication après appendicectomie est l'abcès de la loge appendiculaire (2 à 8% des cas), qui se manifeste par des douleurs et/ou de la fièvre, classiquement 10 à 15 jours après l'opération. Devant l'apparition de ces symptômes, une consultation en urgence s'impose afin d'éliminer une complication. Le traitement d'un abcès postopératoire d'appendicectomie est le plus souvent médical, par des antibiotiques ou par un drainage sous guide radiologique (ponction de l'abcès sous anesthésie locale). Plus rarement une nouvelle intervention par coelioscopie est nécessaire.
Téléchargez la FICHE D'INFORMATION POST-OPERATOIRE.
Cholécystectomie (ablation de la vésicule biliaire)
La vésicule biliaire est un organe de stockage de la bile La bile est nécessaire pour la digestion et est injectée dans le tube digestif lors des repas. La bile peut sédimenter et donner des calculs. Lorsque ces calculs donnent des complications, il n’existe qu’un seul traitement : l’ablation de la vésicule biliaire (la cholécystectomie). Il n’y a pas d’alternative thérapeutique. Les complications des calculs sont :
- les douleurs
- la migration dans le canal cholédoque avec pancréatite
- la cholécystite (inflammation de la vésicule biliaire)
Si les calculs ne donnent pas de trouble, découverte fortuite par exemple, il est inutile de traiter ou même de surveiller.
Dans des situations plus rares, l'ablation de la vésicule biliaire peut se rendre nécessaire pour des polypes vésiculaires (tumeurs benignes de la vésicule biliaire).

L'ablation de la vésicule biliaire se fait sous coelioscopie, par quatre petites incisions à l'aide d'une caméra, le plus souvent en chirurgie ambulatoire. Il peut arriver que l’opération soit faite par voie ouverte (laparotomie) devant l’apparition de difficultés (tissus collés entre eux par des interventions précédentes) ou d'une complications grave (hémorragie). Le Robot Da Vinci permet de réaliser cette opération par une seule incision ombilicale.


La principale complication de l'intervention est la blessure du système biliaire (canal cholédoque ou canal accessoire, parfois minuscule) dans moins de 1% des cas ; sa reconnaissance pendant l’opération peut prolonger l’opération et l’hospitalisation et requérir d’autres opérations dans un second temps. Sa reconnaissance après l’intervention peut nécessiter une ou plusieurs ré-interventions et éventuellement un transfert en centre spécialisé.
Téléchargez la FICHE D'INFORMATION PRE-OPERATOIRE.
Téléchargez la FICHE D'INFORMATION POST-OPERATOIRE.
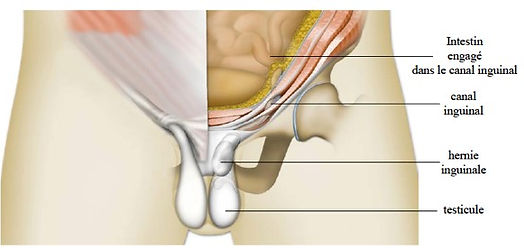
Cure de hernie inguinale
La hernie est l’issue, à travers un orifice naturel élargi, d’une partie du contenu de la cavité abdominale. La région de l’aine possède des orifices naturels à la racine de la cuisse, pour laisser passer les éléments anatomiques qui vont au membre inférieur et au testicule chez l’homme. Une faiblesse de la paroi au niveau de ces orifices peut être à l’origine de l’apparition d’une hernie. L'évolution naturelle d'une hernie est l'augmentation progressive de volume avec une gêne croissante avec le temps. L’étranglement herniaire est le risque évolutif majeur : c’est l’incarcération de l’intestin dans la hernie. A ce moment-là, elle devient irréductible et très douloureuse. Ceci impose une consultation chirurgicale en urgence. Le seul traitement des hernies est chirurgical et consiste à supprimer la hernie et renforcer la paroi par un filet de matériel synthétique non résorbable (prothèse). Cette procédure peut être réalisée
réalisée par voie ouverte (cicatrice de 8 à 10 cm au niveau de l'aine) ou par voie mini-invasive (coelioscopie) en chirurgie ambulatoire.
Les possibles complications de l'intervention sont :
- séromes (poche de liquide clair) et ecchymoses (placard bleu sur la peau) pouvant diffuser dans les tissus de la verge et des bourses
- retentissement sur le volume et la sensibilité du testicule et des bourses dû à la dissection du cordon spermatique et pouvant conduire à une atrophie ischémique du testicule (moins de 1% des cas)
- exceptionnellement, plaie du cordon spermatique pouvant conduire à l'atrophie ou à l'ablation du testicule (ce risque est plus fréquent lors des interventions itératives pour récidive ou pour des très volumineuses hernies)
- exceptionnelles infections de la prothèse improprement appelées « rejets » et pouvant nécessiter des soins locaux prolongés ou une ré-intervention pour ablation de la prothèse
- douleurs prolongées, régressant le plus souvent dans les deux années suivant l’intervention et qui sembleraient plus fréquemment observées après voie ouverte. Une inflammation résiduelle est souvent suspectée, mais le mécanisme en cause n’est pas toujours identifiable
- récidive de la hernie (autour de 2% après renfort de paroi utilisant la pose d'une prothése).


Téléchargez la FICHE D'INFORMATION PRE-OPERATOIRE.
Téléchargez la FICHE D'INFORMATION POST-OPERATOIRE.
Cure d'éventration
L'éventration est l’issue, à travers un orifice de la paroi abdominale, d’une partie du contenu de la cavité abdominale (graisse, anses intestinales). Le mécanisme est le même que celui des hernies sauf que les éventrations surviennent au niveau d'une cicatrice d'une ancienne intervention chirurgicale. Comme pour les hernies, l'évolution naturelle d'une éventration est l'augmentation progressive de volume avec une gêne croissante et un risque d’étranglement (incarcération de l’intestin dans l'éventration). Ceci impose une consultation chirurgicale en urgence.
Le seul traitement des éventrations est chirurgical et consiste à reprendre la totalité de l'ancienne cicatrice, rétablir l'anatomie normale de la paroi abdominale et renforcer la paroi par un filet de matériel synthétique non résorbable (prothèse). Le problème des éventration est souvent banalisé et parfois traité par des interventions

interventions "a minima" (petites cicatrices), avec comme résultat un taux de récidive important qui conduira à une nouvelle intervention. Classiquement, on peut observer dans le temps la formation d'une très volumineuse éventration (cf. photo) à partir d'une petite éventration qui a été traitée plusieurs fois de manière insuffisante.
Une cure d'éventration nécessite d'une hospitalisation de quelques jours, exception faite pour les très petites éventrations qui peuvent être opérées en chirurgie ambulatoire. Souvent la pose d'un ou plusieurs drains (tuyaux pour récupérer les sérosités) est nécessaire.
Les possibles complications de l'intervention sont :
- séromes (poche de liquide clair) et ecchymoses (placard bleu sur la peau)
- exceptionnelles infections de la prothèse improprement appelées « rejets » et pouvant nécessiter des soins locaux prolongés ou une ré-intervention pour ablation de la prothèse
- douleurs prolongées, régressant le plus souvent dans les deux années suivant l’intervention. Une inflammation résiduelle est souvent suspectée, mais le mécanisme en cause n’est pas toujours identifiable
- récidive de l'éventration (autour de 3% après renfort de paroi utilisant la pose d'une prothése rétro-musculaire).
Chirurgie proctologique
La proctologie comprend toutes le pathologies de la région anale (hémorroïdes, fistules, fissures anales).
Les hémorroïdes sont des veines dilatées qui se forment au niveau du canal anal. Le traitement consiste en la ligature et exérèse de ces veines (intervention de Miligan-Morgan). Il existe d'autres procédures plus modernes (résection à l'aide d'une pince automatique ou intervention de Longo, ligature Doppler, radiofréquence) qui auraient l'avantage d'être moins douloureuses que l'intervention classique.
Téléchargez la FICHE D'INFORMATION PRE-OPERATOIRE d'hémorroïdectomie.
Téléchargez la FICHE D'INFORMATION POST-OPERATOIRE d'hémorroïdectomie.
Une fistule anale désigne une communication anormale dont l’origine se trouve au niveau de glandes normalement présentes dans le canal anal. Lorsqu’une glande s’infecte, l’infection diffuse par une sorte de tunnel (le trajet fistuleux) qui après avoir traversé le sphincter de l’anus, s’ouvre le plus souvent au niveau de la peau. Il est possible que la progression du trajet soit marquée par la constitution d’un abcès. La présence d’une fistule anale expose à des complications (abcès, diffusion de l'infection, gangrène ou septicémie).
L'intervention consiste d’abord à identifier le trajet et l’origine de la fistule puis à réaliser sa mise à plat.
Téléchargez la FICHE D'INFORMATION PRE-OPERATOIRE de fistulotomie.

Une fissure anale est une plaie du canal anal qui n'a pas la tendance à la guérison spontanée. le se manifeste par des douleurs intenses, rythmées par les selles. Les causes ne sont pas clairement élucidées, mais il semblerait qu'une hypertonie du sphincter anal interne (dont la commande est involontaire) puisse favoriser la formation d'une fissure. Le traitement médical classique est souvent peu efficace rendant alors la chirurgie nécessaire. L'intervention consiste en l'exérèse de la fissure (fissurectomie) associée à la section partielle du sphinctére anal interne.

Chirurgie colo-rectale
Le colon est la portion de l’intestin appelée “gros intestin” qui suit l’intestin grêle. La première portion du colon se situe du côté droit (colon droit) puis le colon traverse l’abdomen de la droite vers la gauche (colon transverse), redescend vers le bas à la partie gauche de l’abdomen (colon gauche) avant de se terminer par une boucle colique (colon sigmoïde) qui est en continuité avec la portion terminale de l’intestin, le rectum.
La chirurgie colique s’adresse à de nombreuses affections bénignes (polypes, sigmoïdites) ou malignes (cancer). Les risques chirurgicaux sont liés au contenu septique du colon (selles) et, à un degré moindre, au trouble de la vascularisation qui peut conduire à une chirurgie plus large que prévue. On distingue plusieurs types de colectomie : droite, gauche, sigmoïdienne, transverse et éventuellement totale, en fonction des lésions à retirer.
Le rétablissement de la continuité digestive, appelé anastomose, peut être fait manuellement ou à l’aide de pinces mécaniques. L’anastomose réalisée porte le nom des segments digestifs mis en continuité : anastomose iléo-colique, colo-colique ou colorectale. Une dérivation temporaire (anus artificiel : iléostomie ou colostomie) peut parfois être nécessaire, en particulier lors d’une intervention réalisée en urgence (occlusion, ou péritonite par perforation), ou lors d’anastomose à risque plus élevé de fistule.
Cette intervention peut se faire soit par cœlioscopie soit par laparotomie. La cœlioscopie ou laparoscopie est une technique opératoire permettant de réaliser une opération à l’intérieur du ventre sans que soit nécessaire de pratiquer de larges incisions. Cette technique a l’avantage de limiter les cicatrices, de diminuer les douleurs postopératoires et de permettre une récupération physique plus rapidement qu’une intervention par voie ouverte. Le pnéumopéritoine (gaz carbonique insufflé dans la cavité abdominale) crée suffisamment d’espace pour travailler avec des instruments qui passent à travers la paroi abdominale par l’intermédiaire de trocarts. Ce travail se fait sous contrôle d’une caméra et d’un écran vidéo. La cœlioscopie n’est donc qu’un moyen pour réaliser une opération, l’opération serait identique si celle-ci était réalisée à ventre ouvert (par laparotomie). En cas de difficultés, le chirurgien peut être amené à arrêter la cœlioscopie pour réaliser une intervention classique avec une ouverture (conversion en laparotomie). Dans ce cas l’incision abdominale est située le plus souvent au milieu de l’abdomen, elle peut parfois être dans le pli de la taille.
Aucune intervention n’est complètement dénuée de risques. Ceux-ci sont très rares et en général bien maitrisés, mais vous devez connaitre ces éventualités avant de vous décider à vous faire opérer.
Les complications pendant l’intervention :
- Blessure des organes proches du site opératoire : digestifs (intestin) ou urinaires (uretère). Leur blessure accidentelle peut-être favorisée par la complexité de l’intervention ou des circonstances anatomiques imprévues. Leur reconnaissance immédiate permet en général une réparation sans séquelle. Dans de rares cas une dérivation intestinale temporaire (anus artificiel pendant quelques semaines) ou la mise en place d’une sonde urétérale peut-être nécessaire.
- Hémorragie : une hémorragie peut survenir, habituellement rapidement jugulée, mais pouvant nécessiter une transfusion sanguine ou de dérivés sanguins. Les complications de ces transfusions en particulier le risque de transmission de maladies infectieuses type hépatite ou sida est devenu exceptionnel.
Les complications après l’intervention :
Les suites opératoires sont simples dans la majorité des cas. La reprise du transit est précoce (2-3 jours post opératoire) permettant une alimentation orale. La durée d’hospitalisation est de 6 à 8 jours.
- Fistule anastomotique (environ 5 %) : elle survient habituellement vers le 4-5ème jour. L’absence de cicatrisation au niveau de l’anastomose expose à un risque d’abcès et de péritonite et peut nécessiter un drainage, une ré-intervention et la confection d’un anus artificiel temporaire (iléostomie ou colostomie) avec comme corollaire un allongement de la durée d’hospitalisation.
- Saignements : ils peuvent être à l’origine d’hématomes ou d’hémorragies secondaires pouvant imposer une ré-intervention et/ou une transfusion.
- Infections : malgré les précautions d’asepsie et les antibiotiques, une infection du site opératoire peut survenir. Elles sont traitées le plus souvent par évacuation simple, puis suivi des pansements jusqu’à cicatrisation.
- Occlusion intestinale : elle est possible dans les suites de toute intervention abdominale et peut nécessiter la pose d’une sonde naso-gastrique prolongée et/ou une ré-intervention, s’il existe une adhérence ou une torsion de l’intestin sur lui-même.
Les complications générales :
Une phlébite, voire une embolie pulmonaire, sont des complications rares en raison de la prévention systématique qui est réalisée par un traitement anticoagulant préventif et l’utilisation de contentions veineuses (bas de contention).
Téléchargez la FICHE D'INFORMATION PRE-OPERATOIRE de colectomie.
Téléchargez la FICHE D'INFORMATION PRE-OPERATOIRE de chirurgie du rectum.
